L’onicomicosi è la malattia delle unghie più comune. 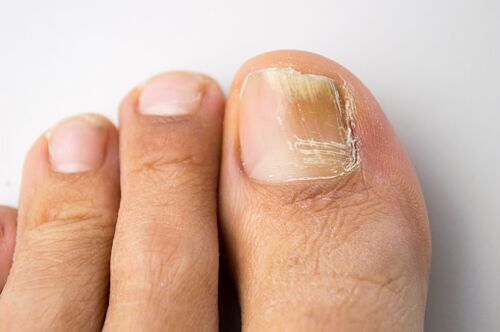 È stato stabilito che il 50% dei casi di alterazioni delle unghie sono associati ad un'infezione micotica. Studi epidemiologici condotti in Russia e all'estero hanno rivelato un'elevata incidenza di onicomicosi, che variava dal 2 al 13% nella popolazione generale. Il rischio di sviluppare onicomicosi è maggiore nei pazienti anziani. Ad esempio, nelle persone di età superiore ai 70 anni, la prevalenza dell’onicomicosi dei piedi può essere del 50% o superiore. Si ritiene che ciò sia facilitato dalla lenta crescita delle unghie, dai disturbi della circolazione periferica e principale negli anziani. Un'elevata incidenza di onicomicosi viene rilevata anche nei pazienti con condizioni di immunodeficienza (compresi i pazienti con AIDS) e nei pazienti con diabete mellito.
È stato stabilito che il 50% dei casi di alterazioni delle unghie sono associati ad un'infezione micotica. Studi epidemiologici condotti in Russia e all'estero hanno rivelato un'elevata incidenza di onicomicosi, che variava dal 2 al 13% nella popolazione generale. Il rischio di sviluppare onicomicosi è maggiore nei pazienti anziani. Ad esempio, nelle persone di età superiore ai 70 anni, la prevalenza dell’onicomicosi dei piedi può essere del 50% o superiore. Si ritiene che ciò sia facilitato dalla lenta crescita delle unghie, dai disturbi della circolazione periferica e principale negli anziani. Un'elevata incidenza di onicomicosi viene rilevata anche nei pazienti con condizioni di immunodeficienza (compresi i pazienti con AIDS) e nei pazienti con diabete mellito.
Spesso i pazienti e alcuni medici percepiscono l'onicomicosi come un problema esclusivamente estetico. Si tratta però di una malattia grave che si manifesta in maniera cronica e nei casi di immunodeficienza o scompenso di malattie endocrine può causare lo sviluppo di micosi diffuse della pelle e dei suoi annessi. L'onicomicosi è spesso accompagnata dallo sviluppo di gravi complicanze, come il piede diabetico, l'erisipela cronica delle estremità, la linfostasi e l'elefantiasi. Nei pazienti sottoposti a terapia citostatica o immunosoppressiva, la malattia può causare lo sviluppo di micosi invasive. Ecco perché il trattamento dell'onicomicosi è necessario e deve essere effettuato in modo tempestivo.
Solo pochi decenni fa, il trattamento dell’onicomicosi era laborioso, lungo e poco promettente. I medicinali usati per trattare le malattie fungine della pelle e delle sue appendici erano caratterizzati da bassa efficacia e elevata tossicità. Per ottenere un risultato positivo era necessario un trattamento a lungo termine o un aumento della dose dei farmaci, che spesso era accompagnato da gravi complicazioni. Alcuni trattamenti erano potenzialmente pericolosi per la vita dei pazienti. Ad esempio, la terapia a raggi X, l'uso del tallio e del mercurio hanno portato allo sviluppo di cancro della pelle, malattie del cervello e degli organi interni nei pazienti.
L'emergere di farmaci antimicotici altamente efficaci e poco tossici ha notevolmente facilitato il trattamento delle malattie fungine della pelle e delle sue appendici. Tuttavia, i risultati dell’utilizzo dei nuovi antimicotici non sono stati soddisfacenti. Studi clinici controllati hanno dimostrato che l'efficacia degli antimicotici sistemici dopo il trattamento va dal 40 all'80% e dopo 5 anni dal 14 al 50%. Allo stesso tempo, l'efficacia della terapia per l'onicomicosi aumenta con l'uso di metodi di trattamento complessi, che comportano l'uso di farmaci e agenti etiotropici che influenzano la patogenesi. Inoltre, a seguito di studi clinici condotti nei paesi europei, è stato riscontrato che l'efficacia del trattamento dell'onicomicosi può essere aumentata in media del 15% con l'uso combinato di antimicotici sistemici e vernici antifungine contenenti amorolfina.
Trattamento
Per il trattamento dell'onicomicosi vengono utilizzati farmaci che differiscono per composizione chimica, meccanismo d'azione, farmacocinetica e spettro di attività antifungina. Una proprietà comune per loro è un effetto specifico sui funghi patogeni. Questo gruppo è costituito da azoli (itraconazolo, fluconazolo, ketoconazolo), allilamine (terbinafina, naftifina), griseofulvina, amorolfina, ciclopirox. Per trattare l'onicomicosi vengono utilizzati farmaci sistemici che appartengono al gruppo azolico - itraconazolo, fluconazolo e al gruppo allilamminico - terbinafina. Griseofulvina e ketoconazolo non sono attualmente prescritti per il trattamento dell'onicomicosi a causa della scarsa efficacia e dell'alto rischio di eventi avversi. Vernici e soluzioni contenenti amorolfina e ciclopirox sono usati come agenti esterni per l'onicomicosi.
Allilamine sono antimicotici sintetici. Le allilamine agiscono principalmente sui dermatomiceti, mentre hanno un effetto fungicida. Il meccanismo della loro azione è quello di inibire l'enzima squalene epossidasi, che partecipa alla sintesi dell'ergosterolo, il principale componente strutturale della membrana cellulare dei dermatomiceti. Le allilamine includono terbinafina e naftifina.
Le allilamine sono attive contro la maggior parte dei dermatomiceti (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), l'agente eziologico della cromomicosi e alcuni altri funghi.
Le indicazioni per la somministrazione di terbinafina per via orale sono onicomicosi, forme comuni di dermatomicosi della pelle, micosi del cuoio capelluto, cromomicosi. Le indicazioni per l'uso esterno di terbinafina e naftifina comprendono lesioni cutanee limitate dovute a micosi, pitiriasi versicolor e candidosi cutanea. La terbinafina ha un'elevata biodisponibilità ed è ben assorbita dal tratto gastrointestinale indipendentemente dall'assunzione di cibo. In alte concentrazioni, il farmaco si accumula nello strato corneo della pelle, nelle unghie, nei capelli e viene secreto con le secrezioni del sudore e delle ghiandole sebacee. L'assorbimento della terbinafina se applicata localmente è inferiore al 5%, naftifina - 4-6%. La concentrazione di terbinafina e naftifina nella pelle e nei suoi annessi supera significativamente la MIC per i principali patogeni della dermatomicosi. Può essere necessaria una correzione del regime posologico della terbinafina in combinazione con induttori (rifampicina) o inibitori degli enzimi epatici microsomiali (cimetidina), poiché i primi ne aumentano la clearance e i secondi la riducono.
Come risultato di numerosi studi clinici comparativi multicentrici controllati, è stato riscontrato che la terbinafina è l’antimicotico più efficace nel trattamento dell’onicomicosi.
Terbinafina utilizzato per lesioni cutanee diffuse, onicomicosi, cromomicosi, in questi casi la terbinafina viene prescritta per via orale. La terbinafina è il farmaco di scelta nel trattamento dell'onicomicosi, poiché è più efficace contro i principali agenti causali dell'onicomicosi: i dermatomiceti. Controindicazioni per l'uso delle allilamine sono reazioni allergiche ai farmaci del gruppo delle allilamine, gravidanza, allattamento al seno, età inferiore a 2 anni, malattie del fegato accompagnate da compromissione della funzionalità epatica (aumento delle transaminasi).
Azoli - il gruppo più numeroso di antimicotici sintetici. Nel 1984 è stato introdotto nella pratica il primo farmaco antifungino sistemico del gruppo degli azoli, il ketoconazolo, nel 1990 il fluconazolo e nel 1992 l'itraconazolo.
Gli azoli utilizzati come farmaci sistemici hanno prevalentemente attività fungistatica. Un importante vantaggio degli azoli rispetto ad altri farmaci è il loro ampio spettro di attività antifungina. Itraconazolo è attivo in vitro contro la maggior parte dei patogeni dell'onicomicosi: dermatomiceti (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae, ecc.), Aspergillus spp., Fusarium spp., S. Shenckii, ecc. Il fluconazolo è attivo contro i dermatomiceti (Epidermophyton spp., Trichophyton spp., Microsporum spp.) e Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae, ecc.), ma non colpisce Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
La farmacocinetica dei diversi azoli è diversa. Il fluconazolo (90%) è ben assorbito dal tratto gastrointestinale. Per un buon assorbimento dell'itraconazolo è necessario un normale livello di acidità. Se un paziente che assume questi farmaci ha una bassa acidità, il loro assorbimento diminuisce e, di conseguenza, diminuisce la loro biodisponibilità. L'assorbimento della soluzione di itraconazolo è superiore a quello delle capsule di itraconazolo. Le capsule di itraconazolo devono essere assunte con il cibo e la soluzione di itraconazolo deve essere assunta a stomaco vuoto.
Itraconazolo viene metabolizzato nel fegato ed escreto dall'organismo attraverso il tratto gastrointestinale. Viene secreto in piccole quantità anche dalle ghiandole sebacee e sudoripare. Il fluconazolo è parzialmente metabolizzato e viene escreto principalmente immodificato dai reni (80%).
Itraconazolo interagisce con molti farmaci. La biodisponibilità di ketoconazolo e itraconazolo diminuisce durante l'assunzione di antiacidi, anticolinergici, bloccanti H2, inibitori della pompa protonica e didanosina. Itraconazolo è un inibitore attivo degli isoenzimi del citocromo P450 e può alterare il metabolismo di molti farmaci. Il fluconazolo influenza il metabolismo dei farmaci in misura minore. È inaccettabile assumere azoli con terfenadina, astemizolo, cisapride, chinidina, poiché possono svilupparsi aritmie ventricolari mortali. L'uso concomitante di azoli e farmaci antidiabetici orali richiede il monitoraggio costante dei livelli di glucosio nel sangue, poiché può svilupparsi ipoglicemia. L'assunzione di anticoagulanti indiretti del gruppo cumarinico e azolico può essere accompagnata da ipocoagulazione e sanguinamento; pertanto è necessario il controllo dell'emostasi. Itraconazolo può aumentare la concentrazione nel sangue di ciclosporina e digossina e fluconazolo - teofillina e causare lo sviluppo di un effetto tossico. Sono necessari aggiustamenti della dose e monitoraggio costante delle concentrazioni del farmaco nel sangue. L'uso combinato di itraconazolo con lovastatina, simvastatina, rifampicina, isoniazide, carbamazepina, cimetidina, claritromicina, eritromicina è controindicato. Il fluconazolo non deve essere utilizzato con isoniazide e terfenadina.
Itraconazolo utilizzato per dermatomicosi (piede d'atleta, tricofitosi, microsporia), pitiriasi versicolor, candidosi della pelle, delle unghie e delle mucose, dell'esofago, candidosi vulvovaginale, criptococcosi, aspergillosi, feoifomicosi, sporotricosi, cromomicosi, micosi endemiche, per la prevenzione delle micosi nell'AIDS.
Fluconazolo utilizzato per il trattamento della candidosi generalizzata, di tutte le forme di candidosi invasiva, compresi i pazienti immunocompromessi, della candidosi genitale, della candidosi della pelle, delle sue appendici e delle mucose. Recentemente, grazie alla sua sicurezza e buona tollerabilità, il fluconazolo è sempre più utilizzato per il trattamento di pazienti affetti da dermatomicosi con danni sia alla pelle che ai suoi annessi (unghie e capelli).
Amorolfina è incluso nella vernice usata per trattare l'onicomicosi. Il meccanismo d'azione dell'amorolfina è quello di interrompere la sintesi dell'ergosterolo, il componente principale della membrana cellulare del fungo. Ha effetti fungistatici e fungicidi. Ha un ampio spettro d'azione. La concentrazione di amorolfina nella lamina ungueale supera significativamente la MIC per i principali patogeni della dermatomicosi per 7 giorni. Pertanto, il farmaco può essere applicato non più di 1-2 volte a settimana, il che rende il suo utilizzo economicamente vantaggioso. Controindicazioni: reazioni allergiche all'amorolfina, infanzia e bambini piccoli. La vernice in monoterapia viene prescritta quando non sono interessate più di 1-3 lamine ungueali e non è interessata più di 1/2 dell'area dall'estremità distale. L’amorolfina può essere utilizzata anche in combinazione con antimicotici sistemici per danni ungueali più diffusi.
Ciclopirox ha un effetto fungistatico. Attivo contro dermatomiceti, funghi simili a lieviti e filamentosi, muffe e alcuni batteri gram-negativi e gram-positivi. Ciclopirox (vernice) viene utilizzato in monoterapia quando non sono interessate più di 1-3 piastre ungueali per non più di 1/2 dell'area dall'estremità distale. Ciclopirox può essere utilizzato anche in combinazione con antimicotici sistemici per danni ungueali più diffusi. Controindicazioni: reazioni allergiche al ciclopirox, infanzia e prima infanzia, gravidanza e allattamento.
Elenco dei test di laboratorio raccomandati quando si prescrivono farmaci antifungini sistemici.
- Esame del sangue clinico.
- Analisi generale delle urine.
- Esame del sangue biochimico (ALT, AST, bilirubina, creatinina).
- Ecografia degli organi addominali e dei reni (preferibile).
- Test di gravidanza (preferibile).
Trattamento delle malattie di base. L'efficacia dell'uso degli antimicotici aumenta con la correzione delle condizioni patologiche che contribuiscono allo sviluppo dell'onicomicosi. Prima di iniziare la terapia antimicotica in pazienti con malattie somatiche, endocrine, neurologiche e con disturbi circolatori alle estremità, è necessario condurre un esame per identificare il principale complesso di sintomi che ha contribuito allo sviluppo della dermatomicosi. Pertanto, gli obiettivi principali della terapia patogenetica sono il miglioramento della microcircolazione nelle parti distali delle estremità, il deflusso venoso delle estremità, la normalizzazione del livello degli ormoni stimolanti la tiroide nei pazienti con malattie della tiroide, il metabolismo dei carboidrati nei pazienti con diabete mellito, ecc. Come risultato di molti anni di ricerca, è stato stabilito che uno dei motivi principali per lo sviluppo della dermatomicosi sono i disturbi del sistema ipofisi-ipotalamo-gonadi. Ciò porta a disturbi circolatori nelle estremità distali, disturbi della microcircolazione e innervazione periferica. Una serie di misure volte a correggere questi disturbi comprende l'agopuntura, la stimolazione elettrica transcranica dei centri sottocorticali del cervello e la prescrizione di farmaci che correggono il funzionamento del sistema nervoso autonomo simpatico e parasimpatico. Tutto ciò consente di ottenere un effetto clinico più rapido nel trattamento della dermatomicosi. È consigliabile prescrivere una terapia patogenetica ai pazienti affetti da dermatomicosi con malattie di base prima dell'inizio del trattamento etiotropico e continuarla durante l'intero ciclo di assunzione di farmaci antifungini.
Terapia sintomatica della dermatomicosi, mirato a ridurre i disturbi soggettivi dei pazienti e le manifestazioni oggettive della malattia, non può sostituire la terapia etiotropica. Tuttavia, il suo utilizzo in combinazione con farmaci antifungini consente di migliorare rapidamente le condizioni dei pazienti, ridurre la sensazione di disagio ed eliminare i difetti estetici. Con l'onicomicosi, la preoccupazione maggiore per i pazienti è causata da lamine ungueali deformate, significativamente ispessite (ipertrofiche) - onicogrifosi. Per correggere questa condizione, viene utilizzata la pedicure hardware. Utilizzando un apparecchio che somiglia ad una turbina dentale, in un breve periodo di tempo vengono rimosse meccanicamente zone alterate delle unghie, zone ipercheratosiche, masse cornee dalla pelle e calli. In questo caso non vi è alcun trauma alla matrice dell’unghia e il paziente rimane funzionale dopo la procedura.
Per danni limitati alle unghie (non più di 3 lamine ungueali e non più di 1/2 dell'area dal bordo distale), vengono utilizzate preparazioni topiche. Si consiglia di iniziare il trattamento pulendo l'area interessata della lamina ungueale utilizzando una pedicure hardware o agenti cheratolitici. Successivamente, i farmaci antifungini vengono applicati sulla lamina ungueale interessata. Una soluzione di amorolfina contenente ciclopirox viene applicata sulla lamina ungueale 1-2 volte a settimana. Prima di applicare la vernice, non è necessario pulire la lamina ungueale dagli strati precedenti del preparato. La vernice viene applicata quotidianamente fino alla completa crescita della lamina ungueale sana. Il 7° giorno, la lamina ungueale viene pulita utilizzando qualsiasi solvente cosmetico per unghie. In letteratura vi sono rapporti contrastanti sull’efficacia di questo metodo di trattamento. La percentuale di guarigione per i pazienti è indicata dal 5–9 al 50%.
In caso di danni diffusi alle unghie delle dita, un complesso di misure terapeutiche dovrebbe includere la prescrizione di un antimicotico sistemico, la pulizia delle unghie e la terapia esterna con farmaci antifungini. Per prevenire la reinfezione è necessario trattare i guanti del paziente e disinfettare gli articoli per l'igiene personale (salviette, asciugamani, lime per unghie, grattugie e raschietti per il trattamento della pelle e delle unghie).
Il farmaco di scelta per il trattamento delle onicomicosi di qualsiasi localizzazione è la terbinafina. Viene prescritto agli adulti e ai bambini di peso superiore a 10 kg, 250 mg al giorno per 6 settimane. Ai bambini di età superiore a 2 anni e di peso inferiore a 20 kg viene prescritta la terbinafina alla dose di 67,5 mg/kg al giorno, da 20 a 40 kg - 125 mg/kg al giorno per 6 settimane. I farmaci di riserva sono prodotti contenenti itraconazolo e fluconazolo. Itraconazolo viene utilizzato in due regimi: 200 mg al giorno per 3 mesi o 200 mg due volte al giorno per 7 giorni nella prima e nella quinta settimana dall'inizio della terapia. Itraconazolo non è prescritto per il trattamento dell'onicomicosi nei bambini. Si consiglia di assumere il fluconazolo 150 mg una volta alla settimana per 3-6 mesi.
L'esecuzione di una terapia complessa, consistente nell'assunzione di un antimicotico sistemico, nella pulizia delle unghie, nell'uso locale di farmaci antifungini e in misure antiepidemiologiche, garantisce un'elevata efficienza nella cura dell'onicomicosi dei piedi. La terbinafina viene prescritta ad adulti e bambini di peso superiore a 10 kg, 250 mg al giorno per 12 settimane o più. Per i bambini di età superiore a 2 anni e di peso inferiore a 20 kg, il farmaco viene prescritto alla dose di 67,5 mg/kg al giorno, da 20 a 40 kg - 125 mg/kg al giorno per 12 settimane. Si consiglia di utilizzare il fluconazolo alla dose di 150-300 mg una volta alla settimana per 6-12 mesi. Itraconazolo viene utilizzato in due regimi: 200 mg al giorno per 3 mesi o 200 mg due volte al giorno per 7 giorni nella prima, quinta e nona settimana. Se sono colpiti gli alluci si consiglia di effettuare il 4° ciclo di terapia pulsata nella tredicesima settimana dall'inizio della terapia. Itraconazolo non è utilizzato per il trattamento dell'onicomicosi nei bambini.
I criteri per la cura micologica dell'onicomicosi sono i risultati negativi dell'esame microscopico e colturale della lamina ungueale. Dopo il trattamento con itraconazolo e terbinafina, le unghie sane non ricrescono completamente, quindi il completo recupero clinico può essere osservato solo 2-4 mesi dopo la fine dell'assunzione di farmaci antifungini.
















